Chirurgie des osselets( version PDF  )
)
Cette chirurgie concerne essentiellement les érosions et les blocages des osselets ayant pour conséquence une inefficacité de la transmission du son dans l’oreille interne. Les érosions des osselets sont presque toujours en relation avec une otite moyenne chronique. Le but de cette chirurgie est de reconstruire un système efficace de transmission du son dans l’oreille moyenne. Elle est fréquemment associée à la reconstruction du tympan. La chirurgie des osselets est une chirurgie où l’ingéniosité, l’inventivité et la créativité du chirurgien sont pratiquement sans limite, ce qui explique que chaque école de chirurgie, voire chaque chirurgien, a développé ses propres techniques. Il n’y a pas de technique universelle ou idéale ; il n’y a que des techniques bien ou mal maîtrisées. Néanmoins, il existe quelques principes de base en fonction de l’osselet ou de la partie de l’osselet à reconstruire ou à remplacer. On parle de « reconstruction » lorsqu’on utilise une partie d’osselet encore présente dans l’oreille, en la façonnant à la manière d’un artisan. Inversement, on parle de « remplacement » lorsqu’on utilise une prothèse pour reconstruire la chaîne ossiculaire. La première étape d’une chirurgie des osselets va donc consister à faire le bilan de ce qui reste comme osselets et à voir si une partie de ceux-ci peut être utilisée pour reconstruire la chaîne. Pour que le son puisse être transmis de l’extérieur vers l’oreille interne, il faut que l’oreille ait une « membrane vibrante » (le tympan) et un « système rigide »[i] (les osselets).
Ce dernier est placé entre le tympan et l’oreille interne (fenêtre ovale). Les principaux problèmes liés aux osselets sont :
- l’enclume non fonctionnelle : le plus souvent sa longue apophyse est absente, c’est-à-dire qu’elle n’est plus en contact avec la tête de l’étrier ;
- l’étrier non fonctionnel : le plus souvent il est bloqué, mais il peut aussi être partiellement détruit, essentiellement au niveau de sa superstructure[ii];
- le marteau non fonctionnel : il peut être bloqué au niveau de sa tête ou érodé.
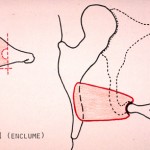
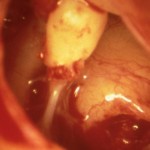
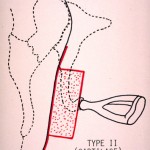
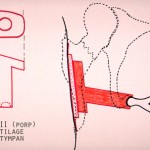
La situation la plus fréquente est l’érosion de l’enclume. Dans ce cas, le marteau et l’étrier sont fonctionnels. La reconstruction va consister à placer entre ces derniers une structure rigide pour rétablir la continuité de la chaîne. Le matériel le plus souvent employé est le corps de l’enclume qui est façonné pour se placer entre les deux autres osselets (figure 5). On peut aussi utiliser du cartilage (figure 6) ou la tête du marteau[iii]. Cette technique chirurgicale s’appelle tympanoplastie de type II. Si l’on ne dispose pas de matériel venant du patient, on peut utiliser une prothèse en matériau biocompatible, appelée PORP[iv] (figure 7). Les succès obtenus avec ce type de chirurgie oscillent entre 80 et 90% d’amélioration de l’audition quel que soit le type de montage utilisé. Le choix se fait souvent en fonction des habitudes du chirurgien ou simplement du matériel à disposition.
La deuxième situation est l’absence de superstructure de l’étrier. Elle est quasi toujours associée à une absence de la longue apophyse de l’enclume. Cela veut dire que l’on se trouve dans une situation où l’enclume manque et qu’il ne reste plus que la platine de l’étrier. La reconstruction va donc consister à placer une structure rigide entre le marteau et la platine de l’étrier. On appelle cette technique tympanoplastie de type III. Dans cette situation, les systèmes les plus souvent utilisés sont les prothèses appelées TORP[v] (figure 8). On peut aussi utiliser le marteau en entier placé dans son long axe ou l’enclume, spécialement façonnée comme système rigide. Les taux de succès sont inférieurs à ceux de la tympanoplastie de type II. Ils oscillent entre 60 et 70%.
La troisième situation est l’absence d’étrier. La reconstruction consiste à placer un système rigide entre le marteau et la fenêtre ovale. Le principe est le même que pour la tympanoplastie de type III si ce n’est qu’une « fermeture souple » de la fenêtre ovale[vi] par une greffe de tissu conjonctif[vii] sur laquelle sera appuyé le système de reconstruction est nécessaire. Ce type de reconstruction s’appelle tympanoplastie de type IV. Les résultats de cette chirurgie sont comparables à ceux de la tympanoplastie de type III.
Il existe, bien sûr, d’autres situations possibles d’érosion des osselets, mais elles sont beaucoup moins fréquentes. Les énumérer toutes serait hors de propos. Les blocages des osselets sont aussi des situations fréquentes. Ils concernent surtout l’étrier, plus précisément au niveau de sa platine, mais ils peuvent aussi concerner la tête du marteau ou le corps de l’enclume. Il existe trois façons principales de traiter le blocage d’un osselet :
- l’enlever et le reconstruire ou le remplacer (concerne surtout l’enclume et l’étrier),
- le débloquer en sectionnant les structures avoisinantes qui le bloquent (concerne surtout la tête du marteau et le corps de l’enclume),
- le « court-circuiter » en le remplaçant partiellement par une prothèse (concerne uniquement l’étrier).
La situation de loin la plus fréquente est le blocage de l’étrier qui survient essentiellement en cas d’otospongiose ou éventuellement de tympanosclérose. De nombreuses techniques ont été développées pour lutter contre ce problème sans qu’aucune d’elles devienne universelle. Le principe de base de ces différentes techniques est toujours le même : un système est fixé sur la longue apophyse de l’enclume, système qui pénètre partiellement dans la fenêtre ovale de manière directe ou protégé par une membrane de tissu conjonctif. Ce système est mis en place après une ablation complète ou partielle de l’étrier.
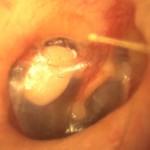
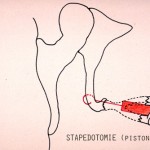
Dans les grandes lignes, il existe deux techniques principales : la stapédectomie avec ablation complète de l’étrier et la stapédotomie avec ablation de la superstructure de l’étrier et perforation de la platine laissée en place (figure 9). La prothèse la plus souvent utilisée ressemble à un piston fixé soit par un crochet, soit par un clip au niveau de la branche descendante de l’enclume (figure 10) et qui s’enfonce légèrement dans la fenêtre ovale. Les résultats de cette chirurgie sont positifs dans 90% des cas même si elle peut se révéler très difficile et ne devrait être pratiquée que par des opérateurs expérimentés. Son enseignement systématique est, par ailleurs, remis en question[viii]. Seul un acte chirurgical atraumatique effectué en suivant rigoureusement une technique fonctionnelle, encadrée par des indications opératoires soigneusement définies, permet d’obtenir des résultats valables à long terme. Avec les pistons utilisés actuellement (sauf un modèle McGee de 1987), il n’y a pas de problème à effectuer une radiologie de type résonance magnétique nucléaire[xi].
[i] On appelle ce système rigide une columelle et sa reconstruction columellisation. Ce terme vient de l’anatomie comparée des oiseaux. En fait, chez l’homme, ce système n’est pas rigide, car il y a des articulations entre les osselets. Ce système articulé n’est pas encore reconstructible actuellement, d’où l’utilisation d’un système plus simple et rigide.
[ii] La superstructure de l’étrier comprend la tête et les branches de l’étrier.
[iii] Si l’enclume est absente, on peut enlever la tête du marteau sans compromettre la reconstruction de la chaîne des osselets.
[iv] Abréviation de l’anglais Partial Ossicular Reconstruction Prosthesis. Différents types de matériaux sont utilisés pour confectionner ces PORP comme le titane, l’hydroxy-apatite ou les composites. Il n’existe pas de prothèse universelle et de nombreux modèles différents sont disponibles. Les qualités de chaque type de prothèse peuvent être discutées, néanmoins elles doivent toutes être placées correctement et de manière stable pour obtenir un bon gain auditif.
[v] Abréviation de l’anglais Total Ossicular Reconstruction Prosthesis. Comme pour les PORP, il n’y a pas de modèle universel. Les matériaux utilisés sont les mêmes.
[vi] Pour éviter que le système s’enfonce dans l’oreille interne et provoque des lésions irréversibles qui conduisent à la surdité complète.
[vii] On utilise souvent la paroi d’une veine, du fascia temporal ou du périchondre.
[viii] Wengen D. Assistentenausbildung in der Schweiz : Sollen wir in den USA Mass nehmen ? Bull Med Sui 1998;79(5):143-147.
[xi] Fritsch M. MRI scanners and the stapes prosthesis. Otol Neurotol 2007;28:733-38.